5 datos sobre la diabetes y la salud de tus ojos
Una persona que padece diabetes sabe que controlar sus niveles de azúcar en sangre y monitorear su hemoglobina glucosilada (A1C) es de vital importancia para su salud. Sin embargo, la visión también debe ser vigilada periódicamente con exámenes oftalmológicos completos, pues ésta también sufre alteraciones considerables que pueden prevenirse a tiempo y en caso de que ya estén presentes, recibir tratamiento oportuno.
Te compartimos 5 datos sobre la diabetes y la salud visual que tal vez no conozcas:
- Las mujeres diabéticas embarazadas tienen alto riesgo de retinopatía diabética y pérdida de visión.
La retinopatía diabética aparece como resultado del daño en los vasos sanguíneos de la retina. El azúcar no controlado en la sangre es un factor de riesgo.
En las mujeres diabéticas embarazadas se debe hacer un examen visual detallado al comienzo del embarazo, y uno más adelante según lo recomiende el oftalmólogo para poder diagnosticar y tratar la retinopatía diabética a tiempo y evitar complicaciones que pueden llevar a la ceguera.
Las mujeres que desarrollan diabetes durante el embarazo (diabetes gestacional) esto es, que no tenían diabetes antes del embarazo. Generalmente no están en riesgo de desarrollar retinopatía durante el embarazo.
- La mayoría de las enfermedades más importantes producidas por la diabetes se tardan de cinco a 10 años en desarrollarse.
Esto no significa que la visión no esté en riesgo durante esos años. Al principio no se sentirán ni aparecerán síntomas, es por eso que es crítico hacerse un examen oftalmológico de forma regular para saber si hay problemas antes de que comiences a padecerlos. Agenda hoy mismo tu revisión aquí.
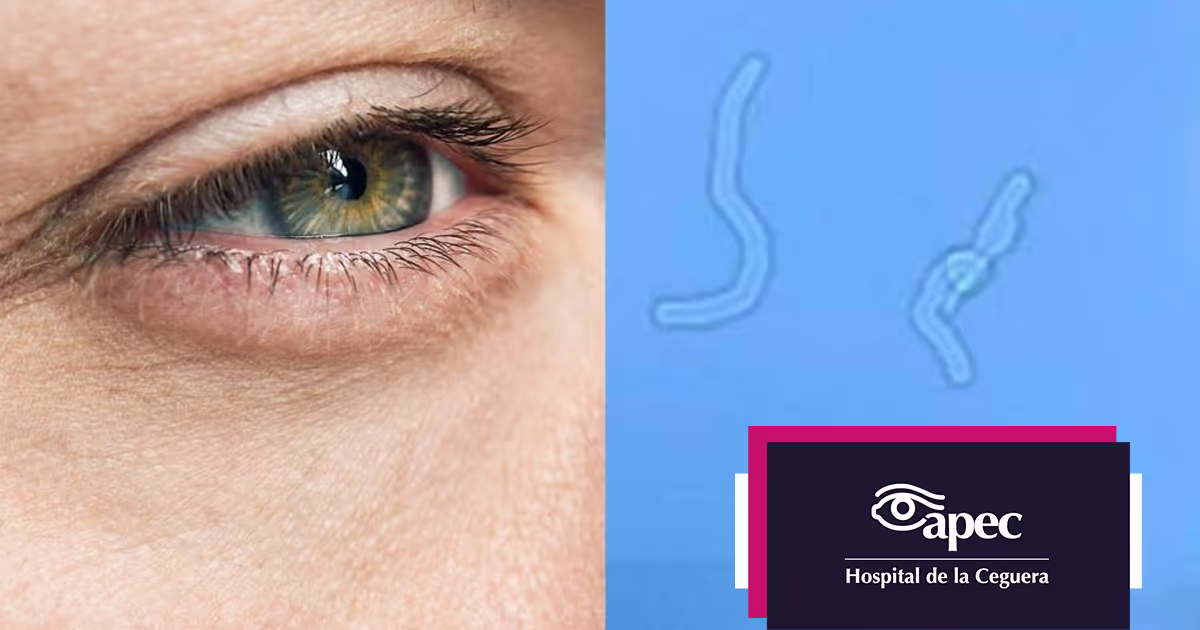
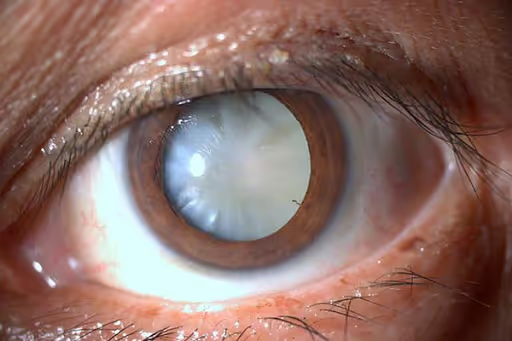
- Los diabéticos tienen el doble de riesgo de desarrollar cataratas que otros adultos no diabéticos.
Las cataratas se desarrollan a una edad más temprana y avanzan más rápidamente en adultos diabéticos que en personas que no tienen diabetes.
El alto nivel de azúcar en sangre crea una acumulación de proteínas en el cristalino del ojo, modificando su estructura lo que hace que éste se opacifique. Mantener un control estricto de los niveles de glucosa sanguínea puede contribuir a retardar el inicio de las cataratas.
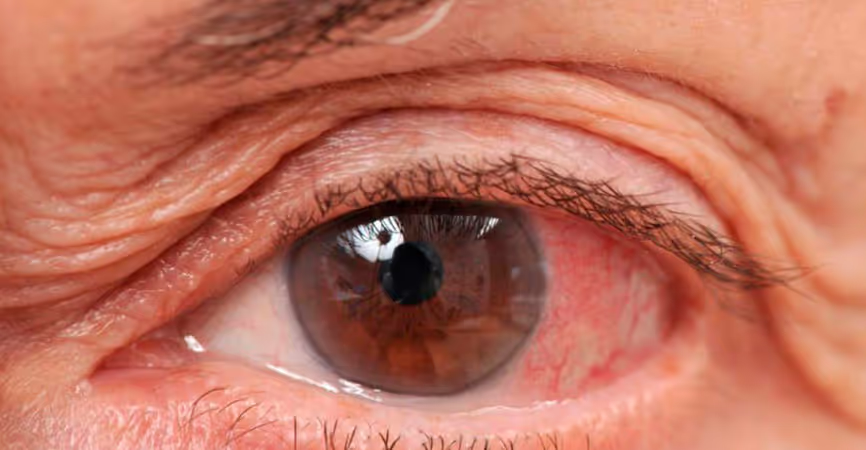
- Son más propensos a presentar infecciones oculares.
Cuando la diabetes no está debidamente controlada, puede afectar el sistema inmune del organismo, disminuyendo su capacidad de luchar contra la infección.
Esto puede llevar a conjuntivitis y otras infecciones oculares. Para prevenirlas, cuida y controla los niveles de azúcar, lava tus manos con frecuencia y no te toques los ojos.
- La diabetes puede causar doble visión.
Cuando la diabetes causa suficiente daño a la circulación corporal, puede llevar a una parálisis de los músculos que mueven los ojos. Si uno o más músculos de un ojo no funcionan bien, los ojos no pueden moverse de forma sincrónica y simétrica.
El cerebro recibe dos imágenes muy diferentes, lo que produce visión doble o diplopía. Controlar los niveles de azúcar sanguínea y tomar tus medicamentos para la diabetes pueden ayudar a resolver este problema de doble visión.
En el Hospital APEC contamos con médicos oftalmólogos de gran experiencia en enfermedades visuales relacionadas con la diabetes. Agenda hoy mismo tu cita de valoración para diagnosticar y prevenir enfermedades oculares.
Síguenos en Facebook, Instagram, Twitter, LinkedIn y YouTube para conocer más de nuestros servicios y promociones.
Fuentes: American Academy of Ophthalmology
https://www.aao.org/salud-ocular/consejos/5-cosas-que-tal-vez-no-conozca-sobre-la-diabetes-y