10 cosas que debes de saber antes de una cirugía de cataratas
Las cataratas son una de las principales causas de ceguera reversible en el mundo: se estima que, tan sólo en México, alrededor de tres millones de personas se ven afectadas por este padecimiento y el número de casos aumenta año con año.
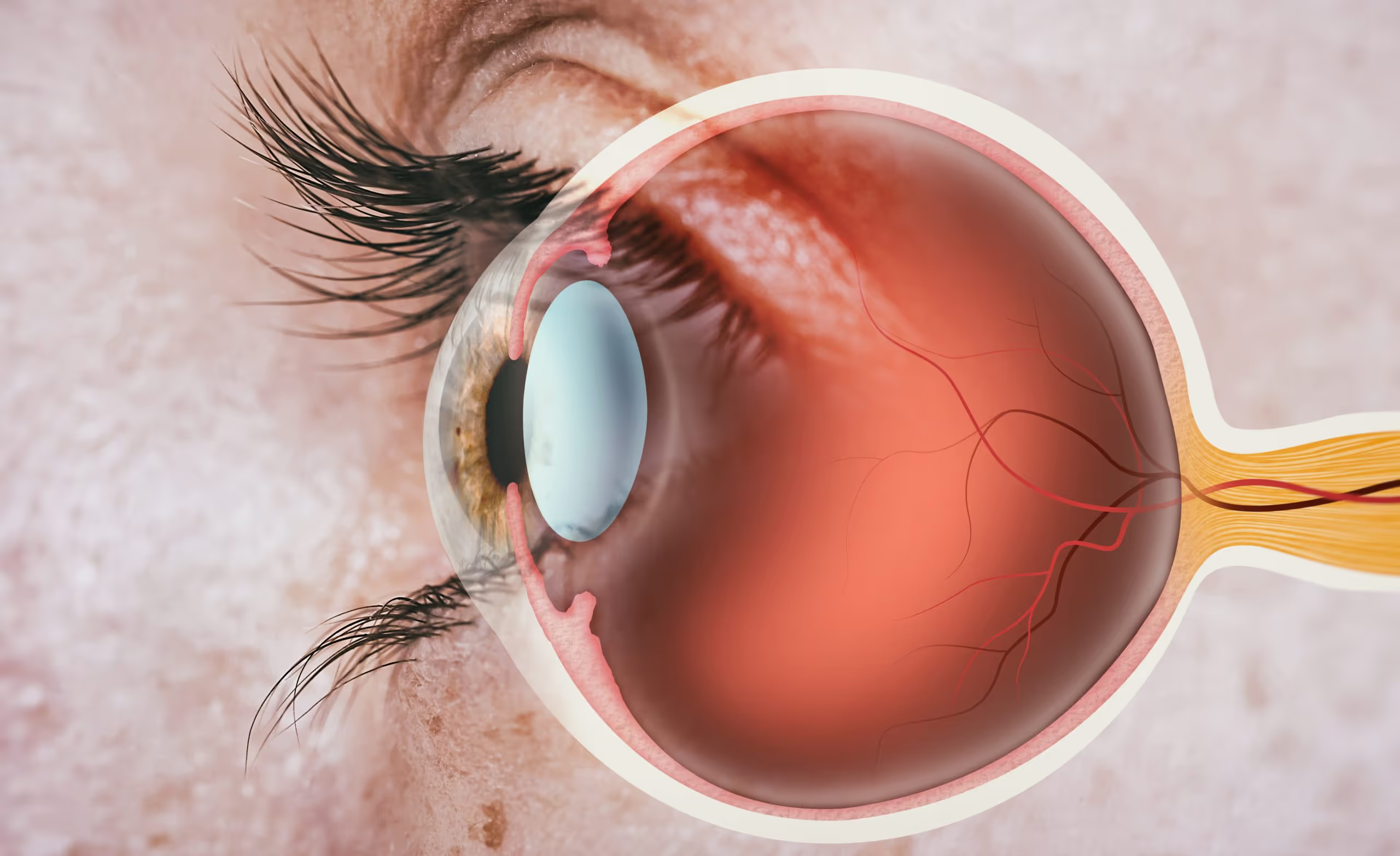
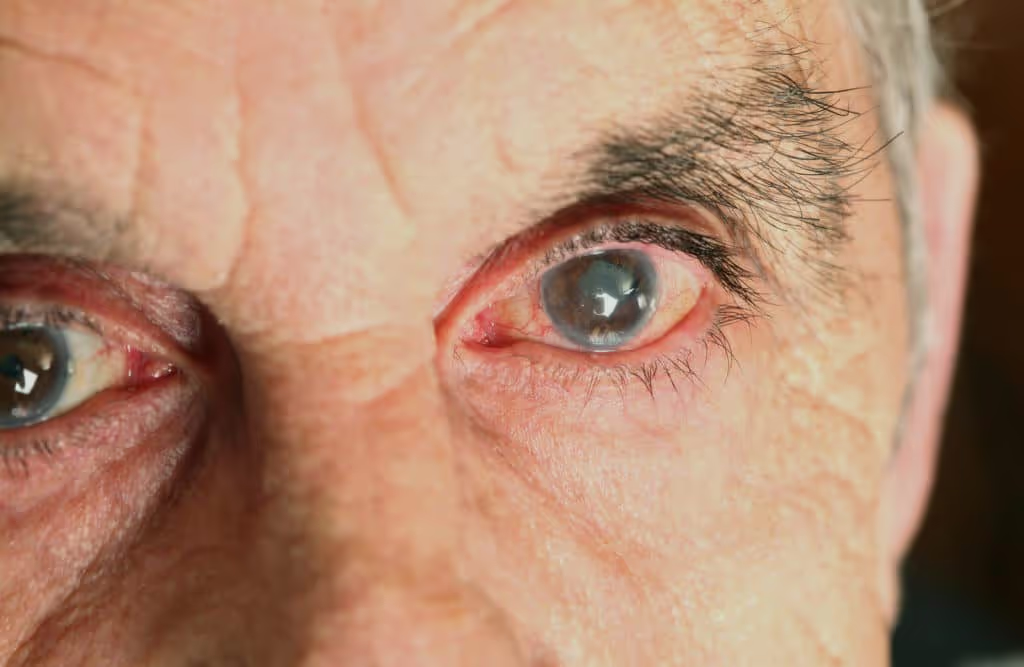
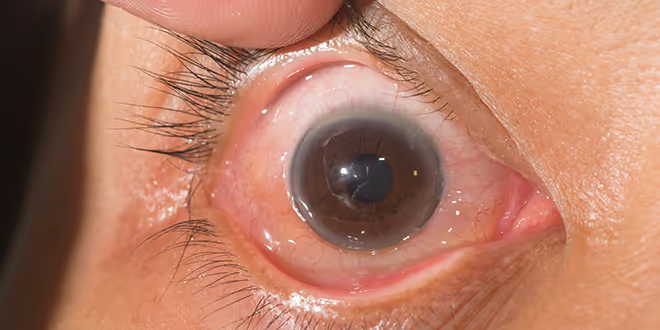
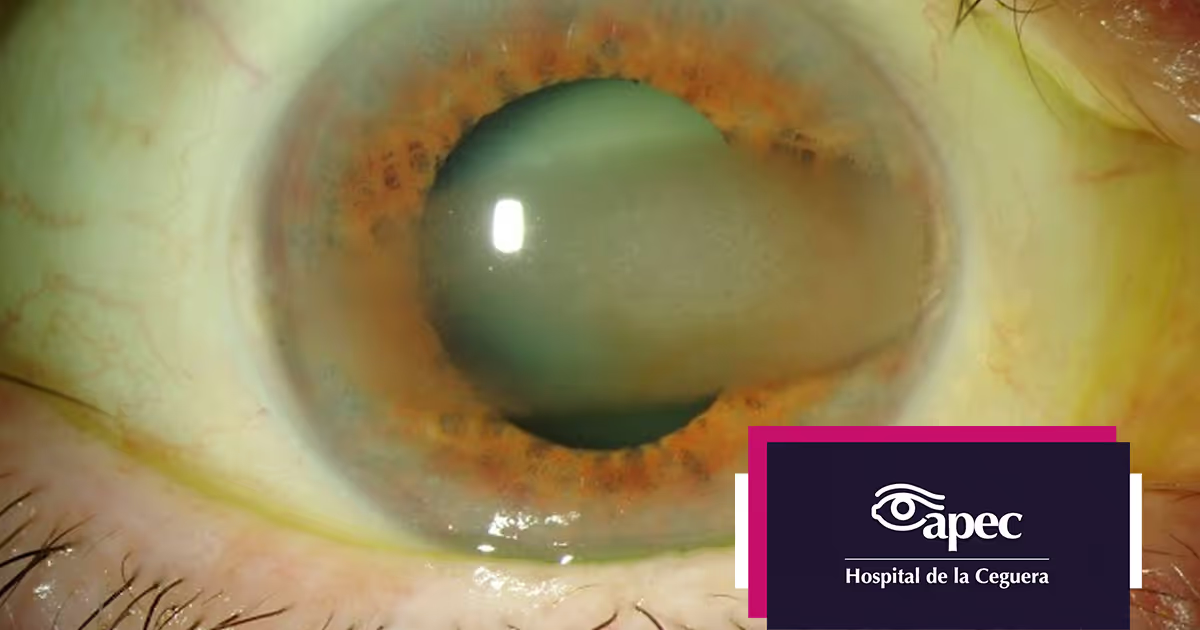
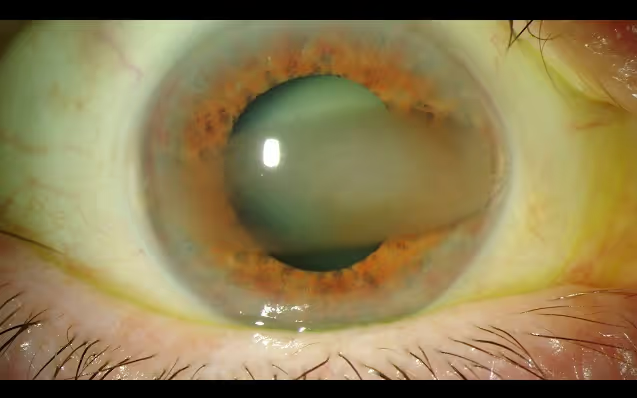
El principal síntoma de las cataratas es la visión borrosa. Por lo general, el cristalino empieza a perder su transparencia y se torna opaco a partir de los 50 años lo que impide que la luz llegue nítidamente a la retina y causa la pérdida gradual de visión.
Las cataratas requieren diagnóstico por parte de un especialista y se pueden tratar de forma definitiva. A continuación, te contaremos las 10 cosas que debes saber para estar tranquilo antes, durante y después de la cirugía de cataratas.
¿Cómo es la cirugía de cataratas?
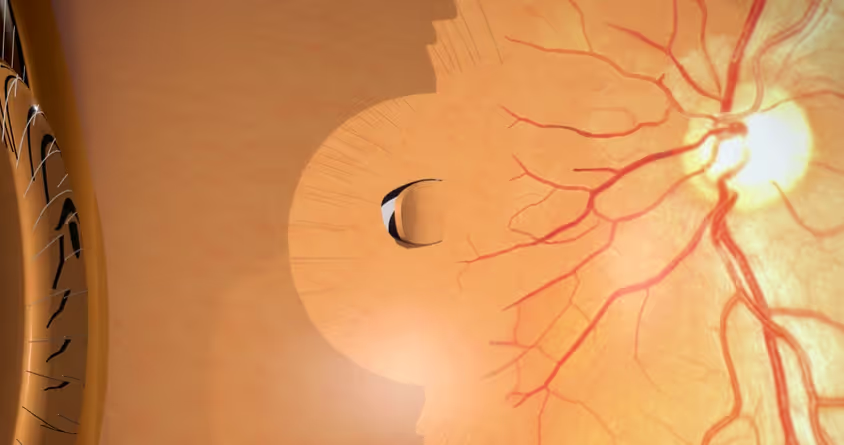
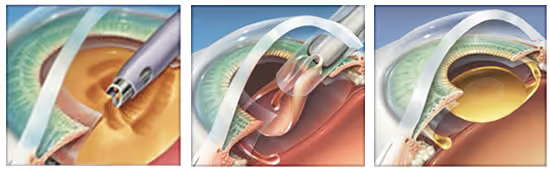
La cirugía de cataratas es un procedimiento ambulatorio (es decir, uno en el que no hay necesidad de internar el paciente tras la operación) y se realiza para retirar del ojo el cristalino opaco y reemplazarlo con un lente intraocular (LIO) monofocal, bifocal o trifocal que restaure la visión del paciente.
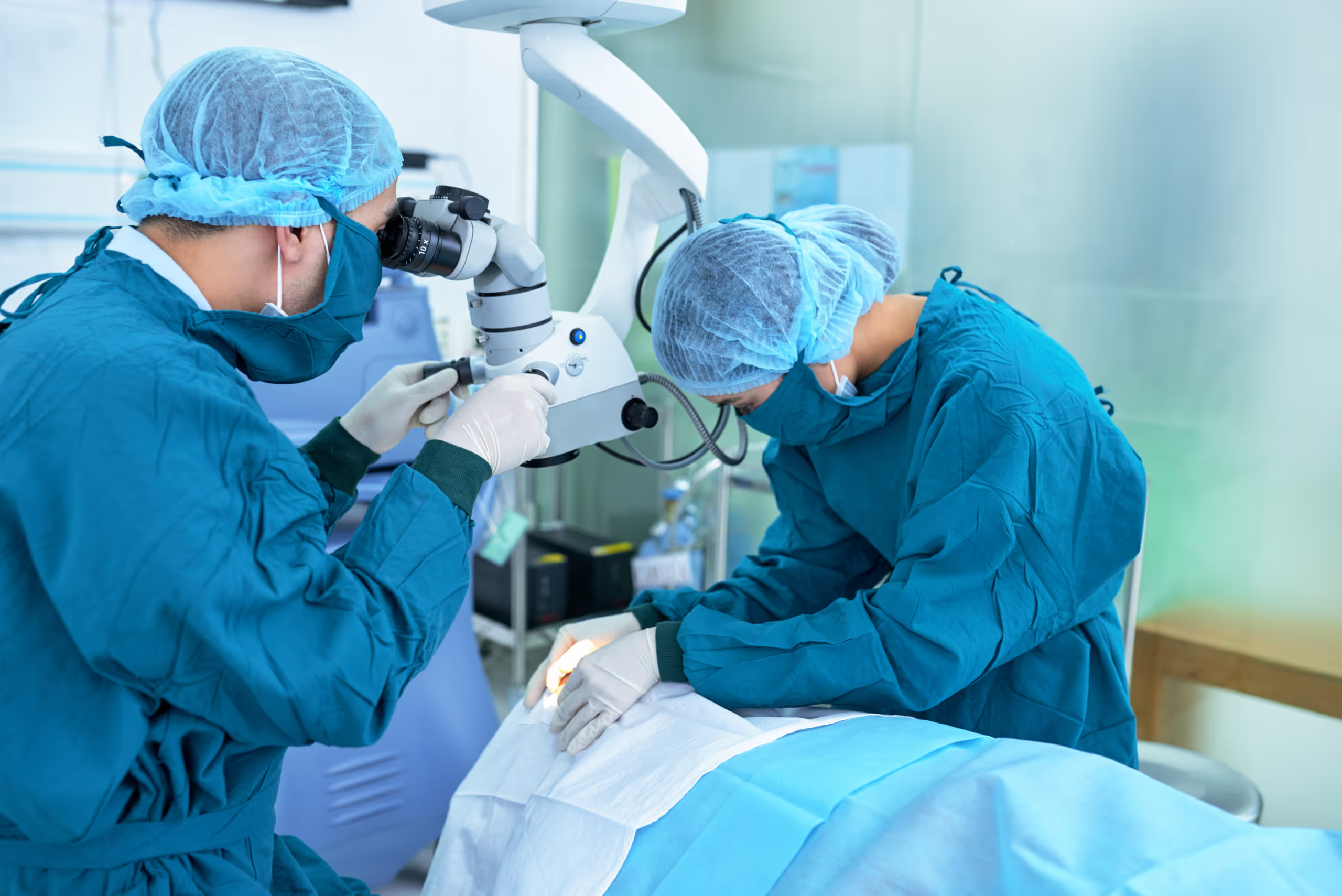
¿Cuál es el método de la cirugía?
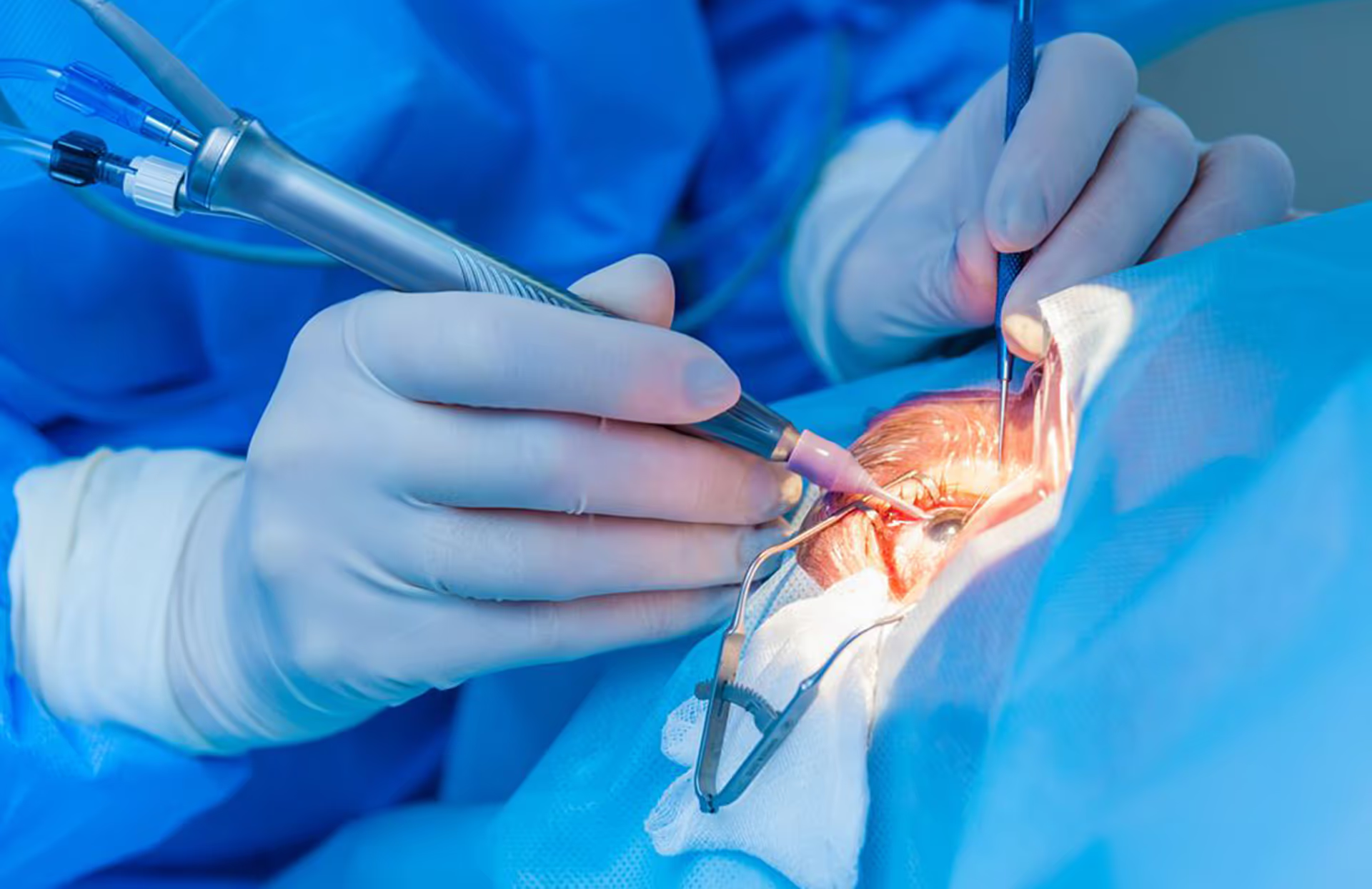
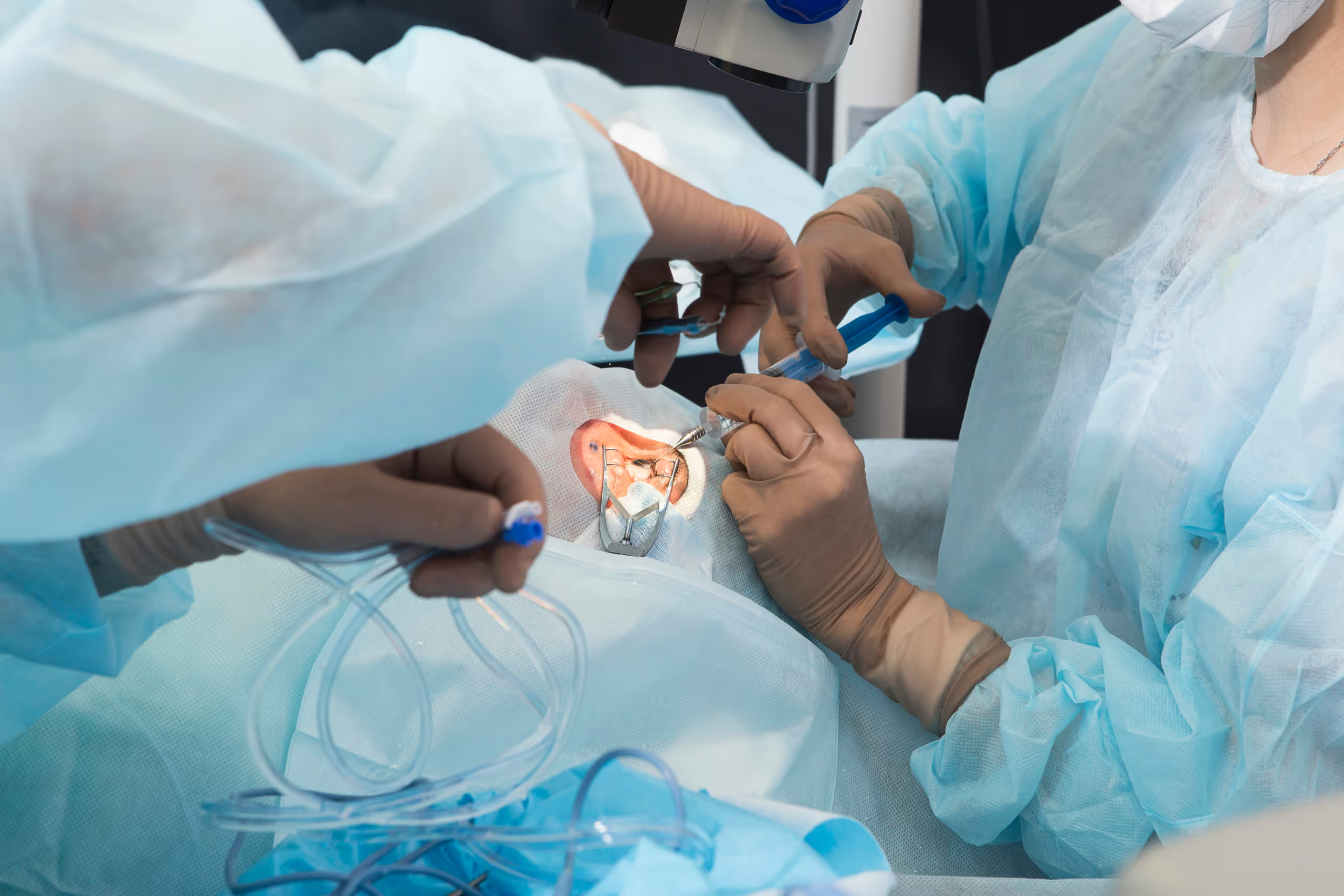
En APEC Hospital de la Ceguera realizamos este procedimiento con el moderno método de la facoemulsificación que consiste en realizar una pequeña incisión en el extremo de la córnea por donde introducimos una sonda ultrasónica que rompe el cristalino afectado por la catarata en pequeños fragmentos, casi al punto de la disolución; luego, estos se succionan y se introduce el lente intraocular que se despliega una vez dentro del ojo.
¿Cuánto tarda la cirugía de cataratas?
Esta operación se lleva a cabo en menos de media hora; es un procedimiento seguro y con altas tasas de éxito. La cirugía se realiza solamente en un ojo por lo general, pero si el paciente padece cataratas en ambos, el oftalmólogo puede sugerir esperar entre dos y tres semanas para operar el otro ojo afectado.
¿La cirugía de catartas es dolorosa?
La cirugía de cataratas se realiza con anestesia local administrada con inyección alrededor del ojo o bien, con anestesia tópica mediante gotas en el ojo para que el paciente no sienta dolor alguno durante la operación.
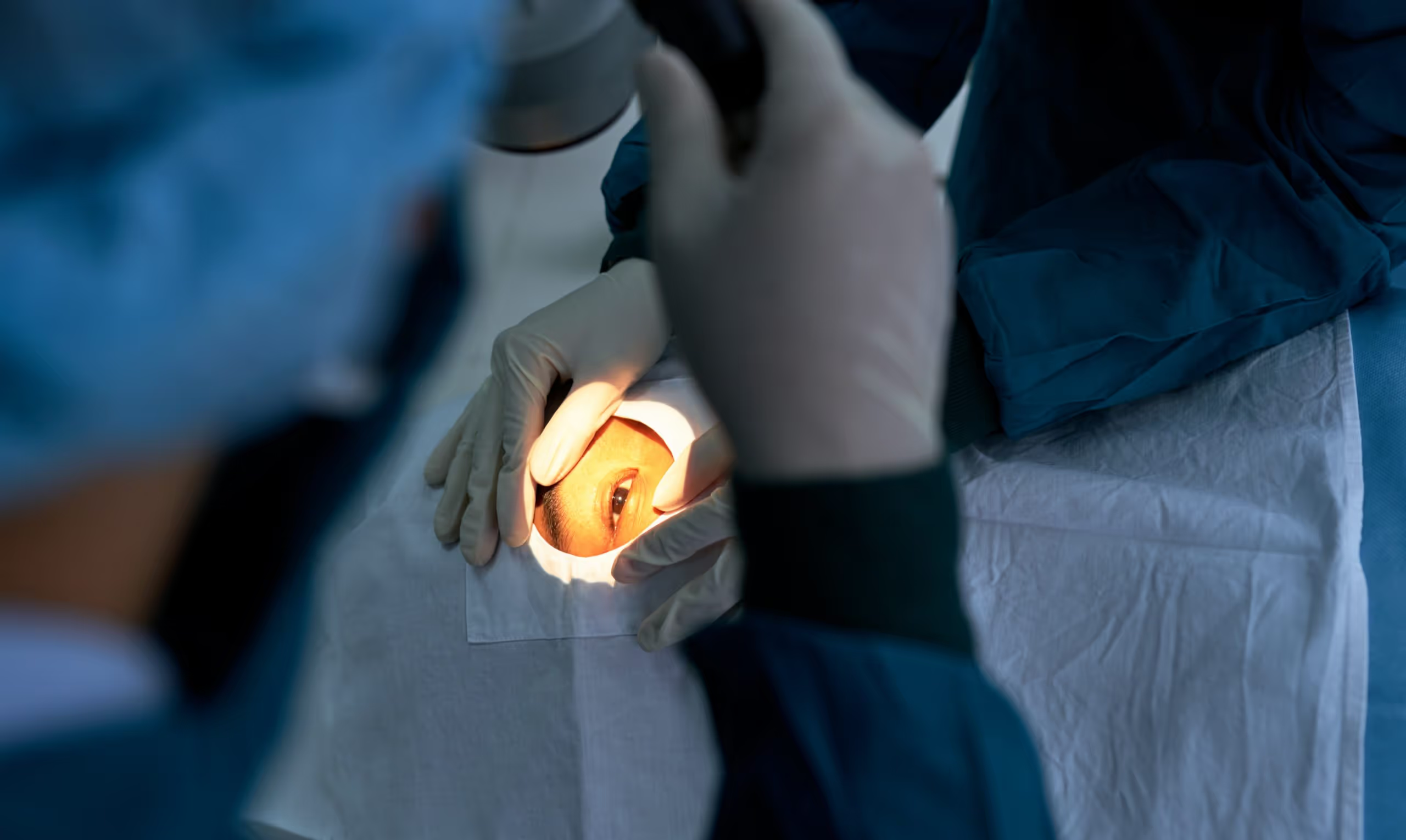
¿Cómo se prepara el oftalmólogo antes de la operación?
Algunas semanas antes, tu especialista APEC realizará los estudios necesarios para conocer el tamaño y la forma de tu ojo y determinar así el tipo de lente intraocular que mejor se ajusta a tus necesidades y que reemplace tu cristalino. Te aconsejamos aclarar entonces todas tus dudas sobre la operación y las diferentes opciones de lente intraocular ya que es muy importante que estés informado en todo momento.
¿Cómo se prepara el paciente antes de la cirugía?
Tu oftalmólogo solicitará que llegues el día de tu cirugía con un ayuno mínimo de 12 horas. Si usas lentes de contacto, también te pedirá que dejes de emplearlos durante un periodo previo día de tu cirugía de cataratas.

¿Cómo es la recuperación?
Después de la cirugía de cataratas, tu oftalmólogo te recomendará usar un parche para proteger el ojo que fue sometido al procedimiento. Dicho esto, debes saber que la recuperación, si bien depende de tu edad y tu estado de salud, suele tomar de cuatro a ocho semanas.
Ten en cuenta que, al principio, es completamente normal experimentar incomodidad, picazón, visión borrosa y dolor leve en el ojo operado; todos estos síntomas deberían mejorar con el paso de los días conforme tu ojo se desinflama y se ajusta al lente intraocular, pero si se intensifican o no disminuyen con el tiempo, consulta a tu oftalmólogo.
¿Cuáles son las recomendaciones para una buena recuperación?
El mismo día de tu cirugía no podrás conducir, así que te recomendamos acudir a APEC acompañado de un familiar o adulto responsable que lo haga por ti y te acompañe de vuelta a tu hogar.
Es muy importante que, al día siguiente, regreses para que el especialista oftalmólogo revise tu ojo y cómo respondió a la cirugía en el postoperatorio temprano con el fin de darte todas las indicaciones necesarias para los días posteriores; en general, deberás reposar lo más posible y evitar actividades que impliquen esfuerzo como agacharse o levantar objetos pesados.

¿Se pueden tratar las cataratas sin cirugía?
Hasta el momento, el único tratamiento para las cataratas es la intervención quirúrgica para reemplazar el cristalino con un lente intraocular, si bien se están realizando investigaciones para tratar este padecimiento de forma alternativa. Gracias a la tecnología actual y métodos vanguardistas, la cirugía de cataratas es uno de los procedimientos con las tasas de éxito más altas y que podrá mejorar tu calidad de vida significativamente
¿Qué pasa si no se operan las cataratas?
Las cataratas interfieren progresivamente en la visión del paciente y causan pérdida gradual de visión. Con la edad, el cristalino se vuelve cada vez más opaco y grueso, de aquí que sea importante recibir un diagnóstico temprano y oportuno, así como conocer las opciones de tratamiento que existen.
Te aconsejamos que, apenas empieces a notar los primeros síntomas de disminución de agudeza visual, acudas a APEC para una revisión detallada de tus ojos: si las cataratas no se tratan en etapas tempranas es que el cristalino opaco se endurezca y que extraerlo implique más riesgo de pérdida de la visión con lo que tu estilo de vida cambiará notoriamente.
En APEC Hospital de la Ceguera realizamos la cirugía de cataratas con tecnología de última gneracion y la mejor atención oftalmológica especializada de México. Para recibir un diagnóstico, agenda hoy una cita de valoración de cataratas. Para más información, visita nuestro sitio Web y compártenos tu información para ponernos en contacto contigo.